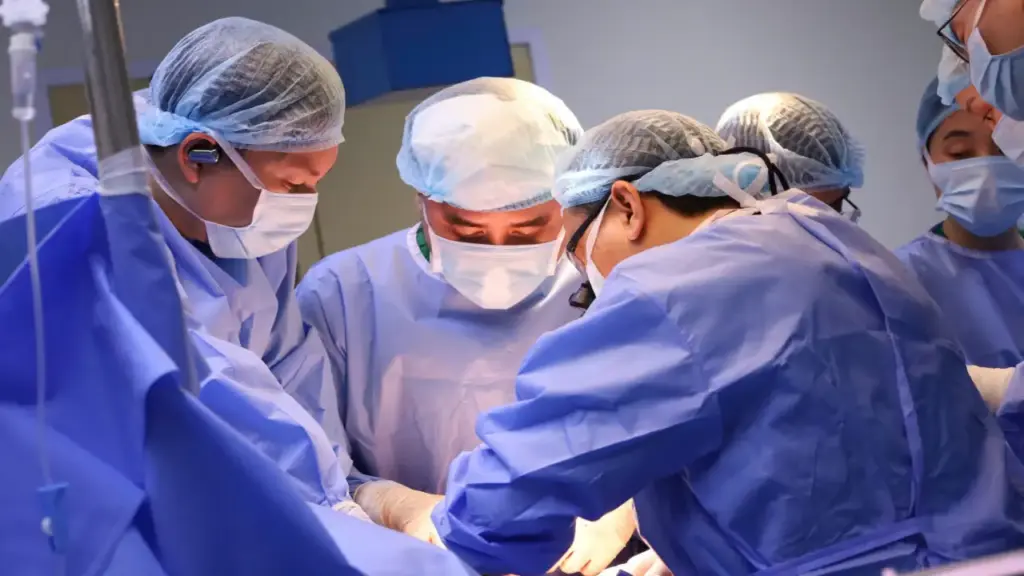
Ngày 7/4, đại diện Bệnh viện Việt Nam – Thụy Điển Uông Bí cho biết người hiến tạng trên bị thương nặng sau tai nạn giao thông, Hội đồng chuyên môn chẩn đoán chết não.
Bệnh viện chuẩn bị 4 phòng mổ, huy động gần 100 y bác sĩ tham gia lấy – ghép tạng chiều 6/4, với sự phối hợp của các bác sĩ Bệnh viện Hữu nghị Việt Đức.
Trong đó, hai quả thận được ghép cho hai bệnh nhân tại Bệnh viện Việt Nam – Thụy Điển Uông Bí. Trái tim, hai lá gan, hai giác mạc được chuyển đến Bệnh viện Hữu nghị Việt Đức và Bệnh viện Mắt Trung ương ghép cho 5 bệnh nhân.
Đến chiều nay, các bệnh nhân đang được theo dõi sát sau ghép tạng.
Tiến sĩ, bác sĩ Trần Anh Cường, Giám đốc Bệnh viện Việt Nam – Thụy Điển Uông Bí, cho biết đây là ca hiến tạng – lấy đa tạng thứ hai được triển khai tại bệnh viện. Hai năm trước, bệnh viện là đơn vị đầu tiên tại Quảng Ninh lấy đa tạng từ một người hiến chết não. So với ca đầu tiên chỉ lấy tạng, nay bệnh viện đã có thể triển khai đồng thời ghép hai ca thận trực tiếp tại đơn vị.
Bệnh viện sẽ triển khai các kỹ thuật chuyên sâu như ghép gan, ghép giác mạc trong thời gian tới.
Hiện, Quảng Ninh đã tiến hành ba trường hợp hiến ghép tạng.
Ghép tạng là một trong những thành tựu quan trọng nhất của y học nhân loại từ thế kỷ 20. Đây là phương pháp cuối cùng trong điều trị bệnh nhân mắc bệnh mạn tính, hiểm nghèo do các mô, tạng bị suy giảm chức năng và không hồi phục như suy thận mạn, gan, tim, tủy, hỏng giác mạc…
Ca ghép tạng từ người cho chết não đầu tiên tại Việt Nam thực hiện hồi tháng 5/2010.
Thùy An
Tin Gốc: https://vnexpress.net/gan-100-y-bac-si-lap-4-phong-mo-lay-ghep-tang-cho-7-nguoi-5059566.html